Реакция на чужих


Почему возникают аллергии?
Официально уровень распространенности пищевой аллергии начали фиксировать только с конца 1990-х. Но в распоряжении ученых есть примерные цифры: в 60-х больные аллергией составляли 3–4 % населения, сейчас в развитых странах – до 50 %. Аллергия может проявляться в виде сыпи, кожного зуда, слезотечения, покраснения глаз, заложенности носа, кашля, насморка, низкого артериального давления и самой серьезной реакции – анафилактического шока, способного привести к смерти за несколько минут. Весь этот букет симптомов провоцирует употребление продукта, который наша иммунная система по каким-то причинам ошибочно воспринимает как чужеродный. Ученые точно не знают, почему она так сбоит.
Самым популярным объяснением того, почему растет заболеваемость аллергиями и почему они вообще нас беспокоят, считается гигиеническая гипотеза (Hygiene hypothesis). Ребенок (а иммунитет формируется именно в детстве) – это замок, который охраняют «часовые», борцы иммунной системы. Их тренировки происходят при непосредственном нападении, когда наш организм сталкивается с чем-то новым: малыш тянет руки в рот, ест песок или пробует новый продукт. Любые микробы и бактерии – тренировка для солдат. Но в современном мире мы моем ребенку руки до и после еды, после улицы, после контакта, мы дезинфицируем пространство, протираем пол. У нас в домах очень чисто. Солдаты ленятся и не вступают в сражения, ведь врагов на горизонте нет. Со временем боевая способность организма дает сбой. Кровяные тельца, которые должны отличать врагов от союзников, теряют квалификацию. Иммунитет путается, когда ему атаковать, а когда молчать. Именно поэтому аллергии – бич наиболее развитых стран, тех, где чище всего. Сторонники гигиенической гипотезы считают, что чистоплотность нашего общества – виновник растущего числа аллергий.
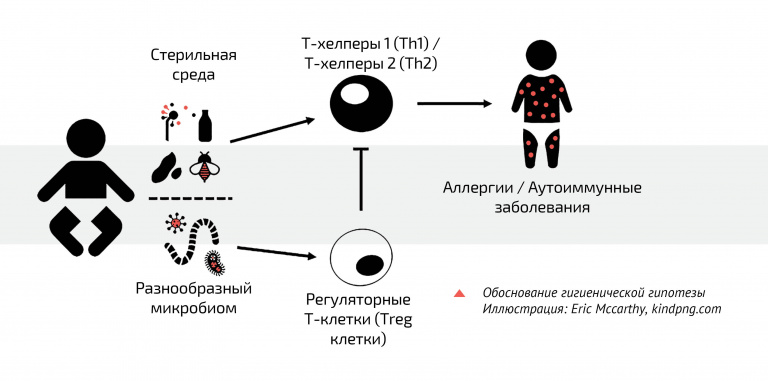 Еще в 1980-х немецкие врачи заметили, что дети с баварских ферм практически не болеют аллергией. Проверили все: условия проживания, количество братьев и сестер, инфекции, питание, присутствие домашних животных. И, в конце концов, нашли, что искали, только в 2000-х: бактериальное вещество эндотоксин, производное грамотрицательных микроорганизмов. Он активирует
толл-подобный рецептор 4 (TLR4), «переключатель» иммунной системы. И содержится в окружающей среде, особенно – на конюшнях, в хлевах, в свинарниках. В 2001 году специалисты из Швейцарии (Институт общественного здоровья) и Германии (Мюнхенский университет) инициировали масштабное расследование, в котором приняли участие больше тысячи школьников младших классов. Оказалось, что у тех детей, которые росли недалеко от конюшен, риск развития аллергии существенно ниже. Бразильские ученые из Университета Сан-Паулу в скором времени нашли еще более убедительное доказательство: они собрали пыль в домах аллергиков и обычных людей и проверили ее на наличие эндотоксинов. Там, где жили аллергики, эндотоксинов оказалось гораздо меньше. В местах присутствия этих веществ у аллергий практически нет шансов. Результаты опубликовали в журнале Pediatric Allergy and Immunology.
Еще в 1980-х немецкие врачи заметили, что дети с баварских ферм практически не болеют аллергией. Проверили все: условия проживания, количество братьев и сестер, инфекции, питание, присутствие домашних животных. И, в конце концов, нашли, что искали, только в 2000-х: бактериальное вещество эндотоксин, производное грамотрицательных микроорганизмов. Он активирует
толл-подобный рецептор 4 (TLR4), «переключатель» иммунной системы. И содержится в окружающей среде, особенно – на конюшнях, в хлевах, в свинарниках. В 2001 году специалисты из Швейцарии (Институт общественного здоровья) и Германии (Мюнхенский университет) инициировали масштабное расследование, в котором приняли участие больше тысячи школьников младших классов. Оказалось, что у тех детей, которые росли недалеко от конюшен, риск развития аллергии существенно ниже. Бразильские ученые из Университета Сан-Паулу в скором времени нашли еще более убедительное доказательство: они собрали пыль в домах аллергиков и обычных людей и проверили ее на наличие эндотоксинов. Там, где жили аллергики, эндотоксинов оказалось гораздо меньше. В местах присутствия этих веществ у аллергий практически нет шансов. Результаты опубликовали в журнале Pediatric Allergy and Immunology.
Другая концепция, которая объясняет происхождение аллергий, романтично называется теорией старых друзей (The Lost Friends Theory). Она рассказывает о кишечном микробиоме: совокупности бактерий, обитающих в пищеварительном тракте. От них зависит многое в нашем организме: эти ребята влияют на головной мозг, иммунную систему, способность противостоять заболеваниям. И, вероятно, есть связь между разнообразием микробиома и тем, насколько активно организм противостоит аллергиям. Команда исследователей из госпиталя Лангон (Нью-Йоркский университет) в 2000-х проанализировала рацион 856 детей и пришла к выводу, что разнообразное питание снижает вероятность аллергической астмы. Диета с низким содержанием пищевых волокон, антибиотики, которые убивают всех обитателей нашего кишечника, отсутствие животных рядом, тот факт, что мы не копаемся больше в земле, – все это приводит к оскудению микробиома, который больше не может направлять нашу иммунную систему в нужном направлении и сбоит. Аллергия – такой сбой.
 Иллюстрация: macrovector. freepik.com
Иллюстрация: macrovector. freepik.com
Ни та, ни другая теория не дают полного объяснения возникновения аллергий. Еще один возможный фактор – дефицит витамина D. Механизм его влияния пока не изучен, но взаимосвязь видна. В США и Австралии самый высокий риск развития аллергии – у тех, кто живет дальше от экватора. Австрийское исследование 2018 года, проведенное специалистами из Университета Кертин и опубликованное в журнале Journal of Cellular and Molecular Medicine, подтвердило, что у детей, родившихся летом, риск развития аллергий на 55 % ниже. Обычно мы получаем витамин D с солнцем, но образ жизни человека сильно изменился за последние века. Мы все чаще остаемся в помещении. Ученые предполагают, что это тоже может провоцировать аллергические реакции. Хотя, вероятнее всего, аллергии «триггерит» – совокупность нескольких факторов.
Что происходит с организмом?
Реакцию отторжения того или иного продукта провоцируют клетки иммунноглобулина Е (IgE). Термин «IgE-опосредованная аллергия» – стандартная выписка из медицинской карты аллергиков. Иммунитет создает антитела к каждому чужеродному организму. Когда «чужак» появляется снова, организм уже знает его, распознает антигены и бросает в бой антитела. В случае с аллергиями «солдаты» иммунитета просто борются не с тем.
Когда аллерген проникает в организм, антитела IgE прикрепляются к определенным видам клеток, в том числе к тучным клеткам (тканевые клетки, которые участвуют в развитии воспаления). При последующем проникновении (например, когда мы едим) аллерген встречает эти тучные клетки снова. Встреча высвобождает гистамин (медиатор аллергических реакций), цитокины (отвечают за воспаление) и соединения, которые вызывают сокращение мышц (в том числе дыхательных путей). Все это происходит, потому что организм бьет тревогу: ему нужно убрать «врага» как можно скорее, он видит в нем угрозу, даже если это совсем маленький кусочек арахиса. Связывание иммунноглобулина E с тучными клетками и последующая активность – стартовая кнопка для всех известных аллергических реакций.
Генетические механизмы развития аллергий действительно не вызывают сомнений: при наличии аллергии у обоих родителей риск аналогичной проблемы у потомства – до 80 %. Как такового «гена пищевой аллергии» не существует, но есть зависимость, о которой в последнее время много говорят. Вероятность наследования аллергии на арахис – 82 %. В 2016 году команда шведских ученых анализировала аллергиков-родителей и их детей и в выводах прямо написала, что астма и аллергия являются наследуемыми заболеваниями. Наследственность как фактор аллергии тоже до конца не изучена. Но считается, что одна из ее причин может скрываться в мутациях в группе генов системы HLA (человеческие лейкоцитарные антигены), в которой кодируются белки, поддерживающие работу иммунной системы.
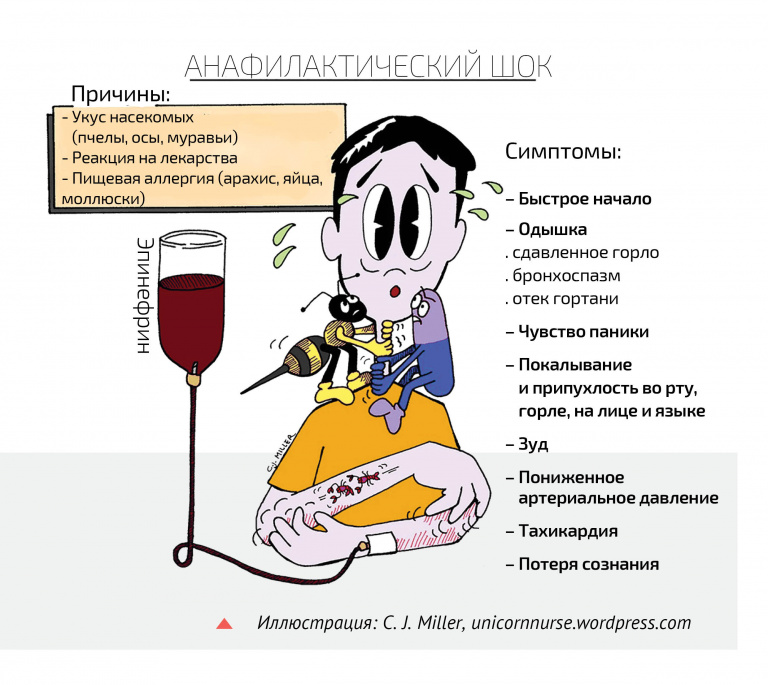
При самом плохом варианте развития событий при аллергии организм может войти в состояние анафилактического шока, когда кровеносные сосуды сужаются, как бы не давая «яду» пройти по организму, а давление падает. В этом случае нужен срочный укол эпинефрина (адреналина), который увеличивает частоту и силу сердечных сокращений, повышает АД и расслабляет мускулатуру дыхательных путей. В странах Америки и Европы для аллергиков разработаны шприц-ручки с дозой эпинефрина. В нашу страну такие устройства пока не поставляются, что остается значительной проблемой для пациентов с высоким риском анафилактического шока (например, с аллергией на яд пчел или ос). Точную дозировку эпинефрина в ампулах рассчитывает только врач, а при сильной и резкой реакции заболевший может не дождаться его приезда. Наш организм очень упрямый. Если он решил, что будет враждовать с аллергеном, переубедить его крайне сложно.
Как лечить?
В России частота аллергий пока в два-три раза ниже, чем в США и Великобритании (в РФ такая статистика в принципе собирается реже). Самая пагубная ситуация по миру – в США. Список наиболее распространенных аллергенов там крайне неудачен. Дело в том, что у них тоже есть своя география, она связана с особенностями национальных кухонь. Тяжесть реакции, а значит и самой аллергии, обычно зависит от стойкости аллергена к разрушению. Самые сильные реакции (отеки, удушье, анафилактический шок со смертельным исходом) вызывают белки, которые не разлагаются в пищеварительном тракте и устойчивы к температурной обработке (то есть при жарке они «не умирают»). В Америке лидеры среди аллергенов – арахис, молоко, рыба и соя. Компоненты этих продуктов сложно перерабатываются организмом и сохраняются, даже если выпекать их при температуре 200 °C в течение получаса. Парвальбумин (саркоплазменный Ca2+-связывающий белок, основной аллерген рыбы) не разрушается даже при кипячении.
При этом арахисовое масло и орехи традиционно входят в американский рацион, с этими ингредиентами аллергикам приходится контактировать в тех или иных формах почти ежедневно, что объясняет количество тяжелых реакций среди больных. России в этом плане повезло больше: арахис у нас почти не употребляется вне своей «чистой» формы. Аллергия на него в стране оценивается как относительно редкая. Основными пищевыми провокаторами у нас (из-за традиций русской кухни) остаются молоко, яйца и злаки. Они куда проще разрушаются при приготовлении пищи.
Неудивительно, что именно США и европейские страны больше всего заинтересованы в том, чтобы найти действенные лекарства от аллергии. Пока одним из самых распространенных способов остается иммунотерапия (ИТ) – попытка приучить организм переносить аллерген. Ее проводят, постепенно повышая дозу аллергена. При медленном введении очень-очень маленького количества аллергена вырабатывается тип антител IgG4. Он как бы соревнуется с IgE за место под солнцем. И если IgG4 прикрепляется к белку первым, для его более опасного собрата места уже не остается. А если нет «связки», то нет и аллергической реакции. С помощью иммунотерапии уже несколько десятилетий лечат аллергии – у некоторых реакции полностью исчезают, а другие просто могут есть аллерген без страха опухнуть и задохнуться. Но этот метод а) работает не для всех; б) не всегда долгосрочен; в) может применяться только под присмотром врача. Конечно, пациентам дают не арахис, например, а порошок с аллергеном, который можно добавить в пудинг, его хранят в стерильном пакете, ни в коем случае не допуская контакта с окружающей средой, доза точно выверена врачом. К концу 2014 года в исследованиях оральной иммунотерапии по миру приняли участие 278 детей с аллергией на молоко, и у 84 % из них реакция на продукт заметно снизилась или вообще прошла. Наиболее эффективен этот вид терапии при аллергиях на молоко, яйца и арахис.
В мире аллергий есть и своя «вакцинация». Слово написано в кавычках, потому что формально речь, конечно, идет не совсем о вакцине, поскольку аллергия – не инфекционное заболевание. Пациенту вводят препарат, воздействующий на иммунную систему, – например, ARA-LAMP-Vax. Он содержит ДНК, которая кодирует конкретный пищевой белок. Клетки организма поглощают новую ДНК и транслируют ее дальше. Присутствие новой ДНК нарушает привычную реакцию организма на белок. Примерно после четырех инъекций реакция на аллерген исчезает. «Вакцины», а их несколько и от разных фирм, проходят сейчас клинические испытания.
Для купирования симптомов аллергий чаще всего используют антигистаминные препараты: они нейтрализуют сигналы гистаминовых рецепторов. Но такие лекарственные средства теряют эффективность при постоянном приеме. Кроме того, они вызывают седативный эффект и влияют на нервную систему.
Количество аллергий по миру растет – в зоне опасности не только Запад, но и Азия, Африка, Ближний Восток, Австралия. Ученые работают над терапией, специальными гаджетами и приложениями, выводят гипоаллергенные продукты, стиральные порошки, составы тканей. Но пока мы не близки к победе над аллергией. Самый действенный способ борьбы с ней в очень многих регионах планеты – банальное избегание аллергена.
Статья написана на основе книги «У меня на это аллергия. Первая научно доказанная программа против пищевой аллергии»аллерголога, доктора медицины США Кари Надё и журналиста Слоан Барнетт.
Наука
Яна Титоренко
-
"...собрали пыль в домах аллергиков и обычных людей и проверили ее
на наличие эндотоксинов. Там, где жили аллергики, эндотоксинов оказалось
гораздо больше. В местах присутствия этих веществ у аллергий
практически нет шансов."
Там, где жили аллергики эндотоксинов должно быть ведь меньше? И поэтому их иммунная система не тренирована как следует? Возможно тут ошибка или я не до конца понимаю.-
Павел, благодарим за внимательность! Исправили.
-





 Кто подставил нейронные сети
Кто подставил нейронные сети  Бластеры и рейлганы отменяются
Бластеры и рейлганы отменяются Авария в коронарных артериях
Авария в коронарных артериях Глюкоза – до востребования
Глюкоза – до востребования








