Семь минут


Единственное правдоподобное объяснение – то, что отдельные люди способны переносить сердечную ишемию без серьезного ущерба для здоровья столь длительное время. Увы, у подавляющего большинства простых смертных – в буквальном смысле – такой уймы времени нет. Чтобы оказать первую помощь умирающему, у медиков есть всего семь минут. Важно помнить при этом, что необратимые изменения в мозге начинаются уже через четыре минуты после остановки сердца. Вернуть человека к жизни спустя заветные семь минут можно, но есть вероятность, что эта жизнь не покажется раем ни ему, ни его близким. Ведь, скорее всего, до конца дней его будут сопровождать психические и неврологические нарушения. А если затянуть основательно – глубокая инвалидность.
Спасение умирающего вместе с искусственной вентиляцией легких называется сердечно-легочной реанимацией, или СЛР. Удивительно, но в виде клинической дисциплины реаниматология сложилась лишь около 40 лет назад. Хотя возвращать с того света ближнего люди пытались еще во времена Древнего Египта и Греции. А в XIV веке лейб-медик испанского короля Карла V (а после – Филиппа II) и, между прочим, основоположник научной анатомии Андреас Везалий проводил искусственную вентиляцию легких при помощи камышовой тростинки, которую вводил в трахею пострадавшему. Еще один «отец» медицины – основатель физиологии и эмбриологии – английский медик XV столетия Уильям Гарвей проводил опыты на животных, пытаясь рукой запустить их главный орган (правда, эти попытки не увенчались успехом). Так и появился массаж сердца. В конце XIX века он начал применяться на людях, пока не стал общепринятой практикой. Сначала сердце удалось запустить путем прямого массажа, а после медики научились делать и непрямой.
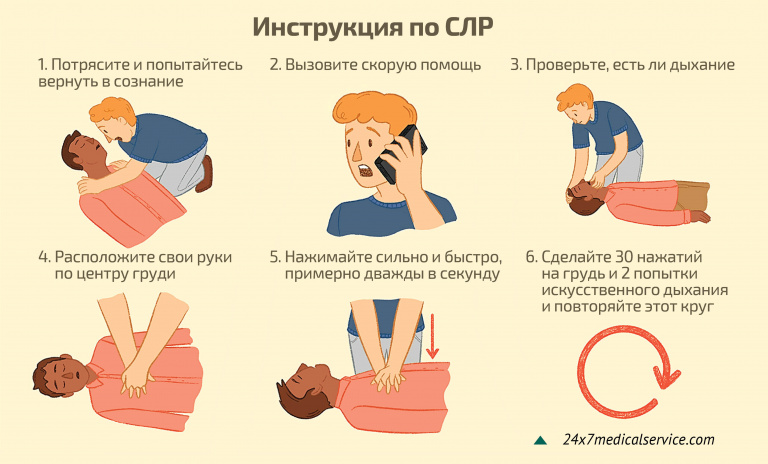
Но вернемся к нашей СЛР. Показания к ней распознать несложно – это потеря сознания, дыхания и пульса. Хотя бы два из трех признаков – повод принимать экстренные меры.
Первым делом нужно запустить сердечный ритм и восстановить дыхание, потому что без кислорода невозможно существование жизненно важных органов, в том числе мозга. Один из важнейших этапов – вышеупомянутый сердечный массаж. Он бывает прямой и непрямой. Прямой массаж делают только медики, ведь он предполагает разрез тканей и ритмичные сжимания сердца руками. Кровь проходит по сосудам, заставляя «мотор» заработать вновь. Обычно такой массаж делают на операционном столе во время хирургического вмешательства, если видят, что у пациента остановилось сердце. А вот непрямой массаж могут провести и просто специально обученные люди, например спасатели. Или вот хотя бы мы с вами.
Пострадавшего укладывают на жесткую поверхность, например на пол. Вы при этом должны стоять в полный рост или на коленях сбоку от него. Одну ладонь нужно положить на нижнюю половину груди, чтобы ваши пальцы были перпендикулярны ей, вторую – сверху первой (для детей используют только одну ладонь, а для младенцев и вовсе – палец). Можно начинать массаж: быстрыми толчками, всем весом, не сгибая руки в локтях.
Упражнение не из легких и похлеще всякого фитнеса: количество толчков – не реже 100–120 сжатий в минуту. Но не переусердствуйте – не сломайте ребра: грудина пострадавшего должна прогибаться на одну треть. И не забывайте про искусственное дыхание. То самое – рот в рот. «Скорую» уже вызвали? Продолжайте массаж до появления пульса в сонной артерии, повышения давления хотя бы до 60–80 мм рт. ст., сужения зрачков и реакции их на свет и исчезновения «смертельной» бледности. И, конечно, пока пострадавший не начнет дышать сам. И да, не забудьте: храп или слишком затрудненный вздох – повод немедленно проверить, не запал ли у пациента язык. Если это так, уложите его на бок.
Впрочем, куда проще «завести больного» при помощи дефибриллятора – прибора, при помощи которого проводят в буквальном смысле электрошоковую терапию. Другое дело, что он есть только у медиков или в местах большого скопления людей. Сама идея применения тока для «оживления» возникла уже в конце XVIII века, через 45 лет после открытия электричества. В 1788 году в Лондонском королевском обществе был сделан доклад об успешной реанимации животного, проведенной еще в 1774 году. К середине XIX столетия случаи «воскрешения» собак при помощи электричества уже описывали в литературе. А с 1930-х годов начались повсеместные эксперименты с животными по изучению дефибрилляции. Это процесс, при котором электрический ток проходит через сердечную ткань и заставляет сердце сокращаться, что повышает вероятность самостоятельного его запуска после остановки, точнее, фибрилляции – такого состояния сердечной ткани, когда ее мышечные волокна сокращаются разрозненно, нескоординированно.
Ведь мышечные клетки нашего «мотора» – кардиомициты – обладают собственной возбудимостью. Короткий электрический разряд напряжением 6–7 тыс. В и мощностью 200–360 Дж вызывает возбуждение этих клеток и так называемую их синхронизацию по рефракторности – периоду, когда кардиомиоциты невосприимчивы к электросигналам. Таким образом, клетки начинают одновременно то возбуждаться, то, наоборот, приходить в состояние полного покоя, заставляя сердце сокращаться и гонять кровь по организму.
Однако до середины 1950-х годов лечение фебрилляции сердца у людей все еще проводили лишь медикаментозно – введением солей калия или кальция непосредственно в этот орган, то есть без применения тока. Лишь в 1956 году американо-еврейский кардиолог Поль Морис Золль разработал первый сердечный дефибриллятор и продемонстрировал его действие при операции на открытом сердце человека. СССР, как водится, не отставал, и почти одновременно с Золлем наш врач Наум Гурвич разработал первый отечественный дефибриллятор, а К. Эскин и В. Климов усовершенствовали его, добавив электрокардиоскоп для контроля фибрилляции до и после его применения. Довольно громоздкий прибор, похожий на чемодан, получил традиционное советское имя – «ДПА-3».
 Первую успешную дефибрилляцию сердца выполнил американский кардиохирург Клод Бек. Этот дефибриллятор – один из трех известных прототипов. americanhistory.si.edu
Первую успешную дефибрилляцию сердца выполнил американский кардиохирург Клод Бек. Этот дефибриллятор – один из трех известных прототипов. americanhistory.si.edu
Современные дефибрилляторы уже не весят десятки килограммов и, как правило, выполняют сразу несколько функций – например, кардиостимулятора и кардиоскопа. Профессиональные дефибрилляторы устанавливают в отделениях реанимации и скорой помощи, с ними могут работать только специально обученные врачи. Устройства оснащены дисплеем и даже принтером, но весьма габаритны. А вот автоматические приборы могут применять почти все, кто имеет базовые знания по реанимации людей, – спасатели, волонтеры, спортивные тренеры. Их устанавливают в метро, самолетах, поездах, в гостиницах. Дефибрилляторы такого типа легки и компактны, а еще снабжены «голосовыми помощниками», которые помогают оказать помощь пострадавшему даже случайным прохожим.
Еще один метод СЛР – знаменитый укол адреналина. Многие до сих пор считают, что его колют прямо в сердце. На самом деле, так не делают уже давно – это попросту бесполезно и лишний раз травмирует и без того пострадавший орган. Инъекцию вводят внутривенно. Такой подход рекомендован American Heart Association еще в 2011 году. Но почему именно адреналин? Потому что это главный гормон мозгового вещества надпочечников. В медицине он, в числе прочего, применяется для улучшения сердечной проводимости при острых состояниях – миокардите, инфаркте и так далее. Дело в том, что адреналин оказывает воздействие на гладкие мышцы внутренних органов, сердечно-сосудистую и дыхательную системы. Да что там – он вообще «бодрит» весь организм, заставляя работать основные системы в усиленном режиме. Об этом прекрасно знают все спортсмены (ведь адреналин наряду с другими гормонами выбрасывается в кровь, например, при интенсивном беге). В том числе поэтому люди, увлекающиеся физкультурой, живут дольше. Именно к такому выводу пришли ученые из Финляндии, опубликовавшие исследование на эту тему в январе 2018 года в журнале British Journal of Sports Medicine. Лучше подогревать свой моторчик на протяжении всей жизни, не становясь жертвой дефибриллятора и не ложась на стол ради массажа сердца.Общество
Ольга Фадеева



 Зона Златовласки
Зона Златовласки Лекарственная конфета – зачем нужны диспергируемые таблетки?
Лекарственная конфета – зачем нужны диспергируемые таблетки? История создания ветряных мельниц
История создания ветряных мельниц  Ракета Нептуна
Ракета Нептуна Жизнь = вода + воздух + грибы
Жизнь = вода + воздух + грибы