Увидеть все: как устроен глаз человека


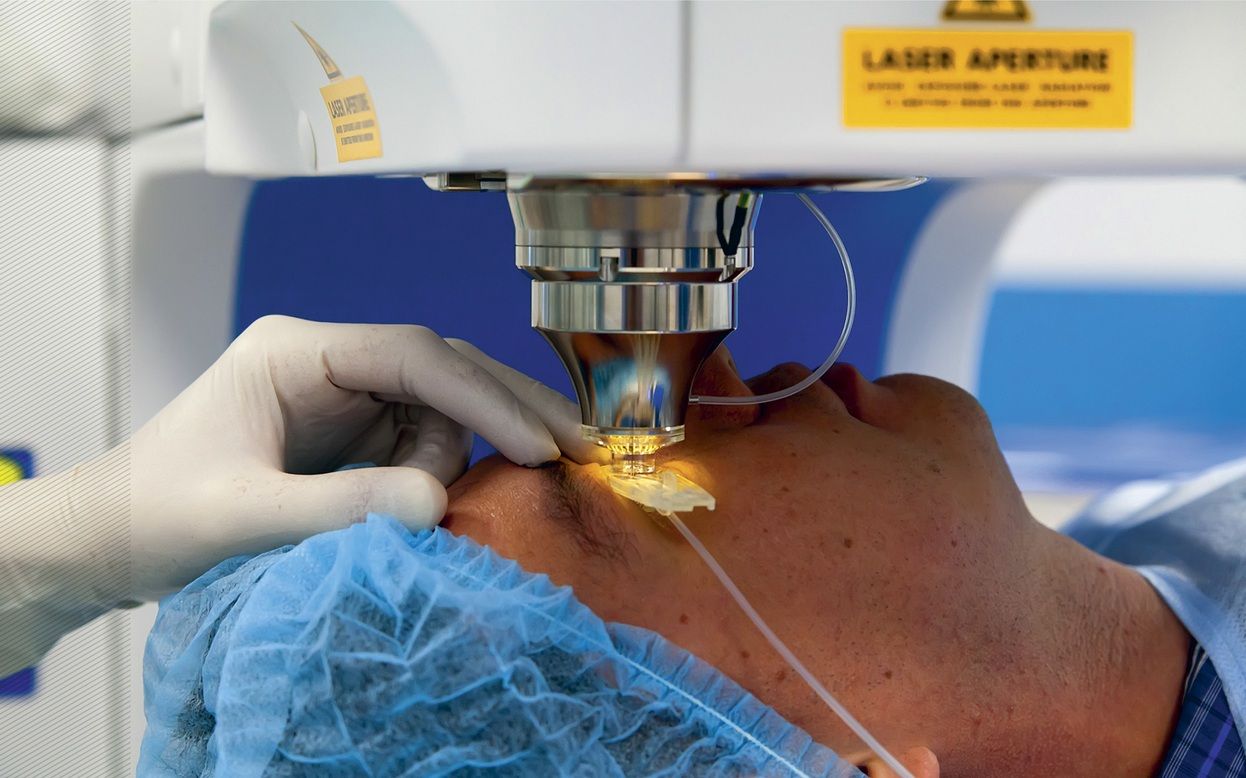
Лазер и имплантаты
Самые частые болезни глаз – близорукость и дальнозоркость – связаны с неправильной фокусировкой. Близорукость обычно возникает в подростковом возрасте, дальнозоркость более характерна для пожилых. Но если дальнозорких людей относительно немного, то жертвами близорукости за последние десятилетия стали от 25 до 40 % жителей Европы и США и до 70–80 % жителей азиатских стран. При этом два поколения назад случаев, когда зрение падало ниже 6 диоптрий, было не более 7 %, а сейчас доля таких пациентов вплотную подходит к 40 %.Компенсировать проявления близорукости и дальнозоркости человечество научилось очень давно с помощью носимых линз: первые очки появились в Италии в конце XIII века. В XX веке прогресс органической химии позволил превратить корректирующие линзы в контактные, переместив их с переносицы прямо на роговицу глаза и сделав практически незаметными для окружающих… но не для самих пациентов. Дискомфорт от ношения линз и очков порой настолько велик, что люди соглашаются на хирургическое вмешательство. Чаще всего прибегают к лазерной коррекции, когда лазер испаряет слой роговицы и изменяет ее преломляющую способность. Еще можно скорректировать зрение, имплантировав дополнительную линзу между роговицей и хрусталиком. Оба способа – не панацея: во-первых, к ним нельзя прибегать до 18–25 лет, пока глаза не сформируются окончательно, во-вторых, у них есть противопоказания (заболевания, связанные с роговицей или сетчаткой, наличие глаукомы и диабета), а в-третьих – риск осложнений, которые могут проявиться через несколько лет после операции. И, что самое важное, эти операции не устраняют причину развития болезни, а всего лишь компенсируют ее проявление – так же, как и ношение очков.
Гeны и вирусы
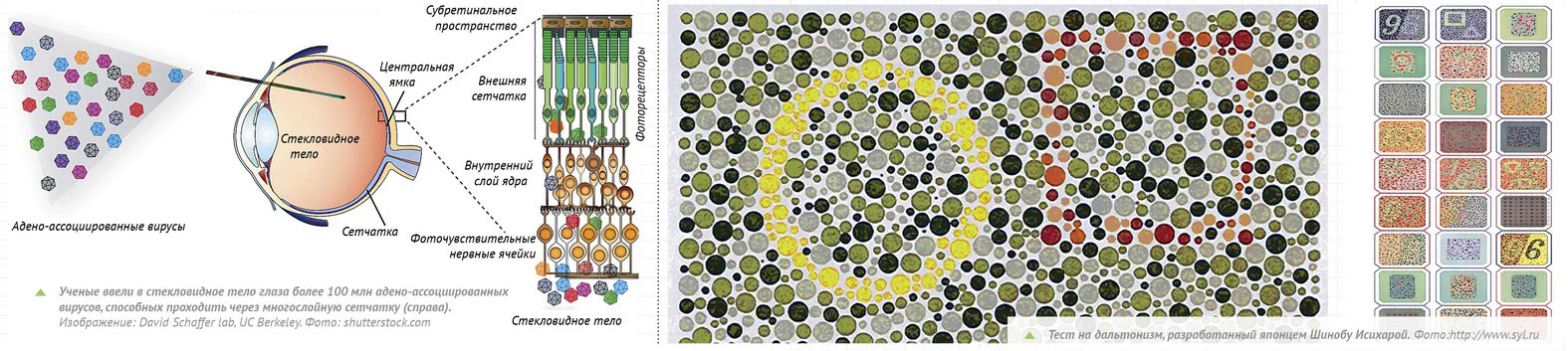
Суррогатные фоторецепторы
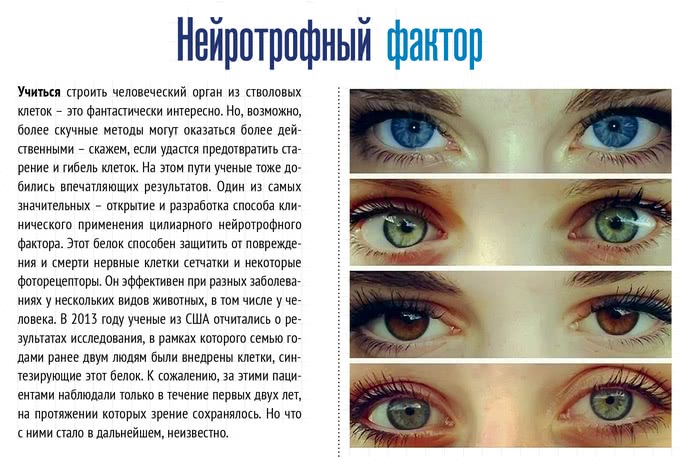
Даже если в сетчатке не осталось светочувствительных клеток и нет возможности включить в них правильные гены, но еще сохранились нервные клетки, передающие информацию в мозг, есть надежда восстановить зрение: обучить эти нервные клетки несвойственной им работе – воспринимать свет. Для этого исследователи-оптогенетики пытаются заставить клетки вставлять в свою мембрану белок, отвечающий на свет. Другой способ привить нейронам светочувствительность разрабатывают фотофармакологи: они предлагают вводить в глаз небольшие молекулы, которые в ответ на свет могут включать и выключать белки, уже существующие в мембране нервных клеток. Эксперименты на мышах показали, что обе методики жизнеспособны, и теперь ученые готовы перейти к опытам на более близких к человеку моделях. Однако не стоит рассчитывать, что перепрограммированные клетки будут работать так же хорошо, как специализированные фоторецепторы в здоровом глазу, – просто потому, что не удастся достичь такой же сверхчувствительности. Один из видов фоторецепторов, называемый палочками и используемый нами для ночного зрения, способен распознавать наименьшую единицу света – фотон. Так что будущим пациентам фотофармакологов, скорее всего, придется использовать электронные очки, усиливающие свет.
Стволовые клетки и искусственная ткань
Но вместо того, чтобы склонять клетки к несвойственным функциям, не проще ли сохранить или восстановить клетки, которые уже хорошо умеют делать свою работу? В вопросах регенерации много надежд связывают со стволовыми, неспециализированными клетками, по своей природе способными перерождаться в специализированные. Научив стволовые клетки перевоплощаться в фоторецепторы, клетки сетчатки или хрусталика, можно было бы избавить человечество от дегенерации сетчатки и катаракты. Вся сложность задачи в том, чтобы найти способ «объяснить» клетке, во что именно она должна трансформироваться. В этом процессе могут участвовать десятки и сотни сигнальных молекул, которые должны быть представлены клетке в определенной последовательности и концентрации. Во взрослом организме эти молекулы могут просто отсутствовать, поэтому впрыскивать в глаз культуру стволовых клеток, надеясь, что они сами попадут в нужное место и превратятся в недостающую «деталь», бессмысленно. Гораздо больший успех обещает стратегия, когда из стволовых клеток формируется структура, хотя бы отдаленно схожая с «ремонтируемым» органом, и уже она используется для пересадки. Тысячи ученых в мире работают в этом направлении, и в некоторых случаях их работа уже дошла до стадии клинических испытаний. В прошлом году в Японии была проведена первая в мире операция по пересадке человеку искусственно выращенной сетчатки. Однако официального заключения по результатам эксперимента пока нет.
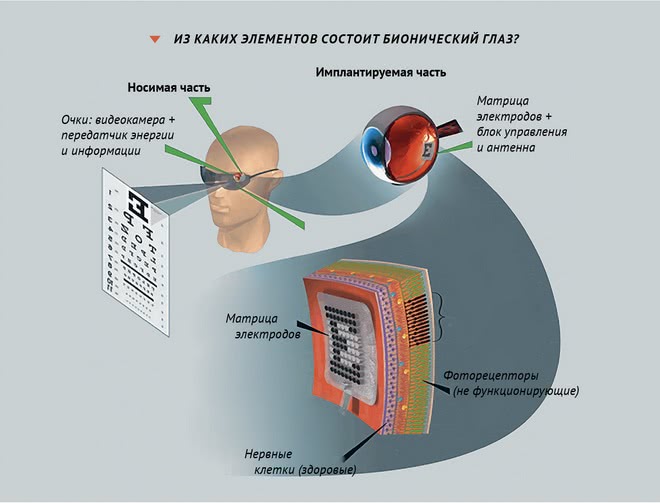
Бионический глаз
Язык и уши
Если работа зрительной системы нарушена выше глаза (к примеру, поврежден зрительный нерв или первичная зрительная кора), на помощь можно призвать удивительную способность нашего мозга подстраиваться. Так, человека можно научить в буквальном смысле видеть ушами или даже языком. Подобные системы напоминают бионические глаза наличием камеры и компьютера, но информацию в мозг они доставляют не через сетчатку. В одном случае то, что видит камера, кодируется в виде звуковых сигналов, и человек учится их различать, чтобы ориентироваться в пространстве. Такие очки, получившие название EyeMusic, были разработаны в 2012 году учеными из Еврейского университета в Иерусалиме.Другая весьма примечательная разработка, использующая не звуковой, а тактильный канал передачи информации, была создана в США, в лаборатории нейрореабилитации Университета штата Висконсин, которую сейчас возглавляет Юрий Данилов. Разработанный его командой прибор – BrainPort V100 – передает сигнал от видеокамеры на небольшую пластину, которую пациент кладет в рот, и язык получает легкие электрические импульсы, которые мозг интерпретирует как зрительную информацию. Язык в качестве «передатчика» выбран как одно из мест с наивысшей плотностью тактильных рецепторов. Как и бионические глаза, BrainPort позволяет довольно свободно ориентироваться в пространстве, но для его использования не нужно делать никаких хирургических операций. Два года назад этот аппарат получил разрешение на продажу в странах Европейского союза, теперь разработчики ожидают получения лицензии на территории США.
Наука продолжает творить чудеса, причем она предлагает не только удивительные способы лечения болезней, но и неожиданные идеи для их профилактики. К примеру, долгие годы считалось, что близорукость – это болезнь тех, кто предпочитает книжки спорту. Однако год назад австралийские ученые опубликовали исследование, в котором поставили эту связь под сомнение. По их данным, близорукость вызывает скорее тот факт, что дети мало времени проводят на открытом воздухе при естественном освещении. Если это так, то человечество сможет остановить ее эпидемию, всего лишь поменяв свои привычки. Правда, практика показывает, что это самое сложное
Наука
Анна Шумицкая










 Градус духовности
Градус духовности Новгородские трансформеры
Новгородские трансформеры Измерь то, не знаю что
Измерь то, не знаю что Мелкий уровень
Мелкий уровень 








