На двоих одно лишь дыхание
Все живые организмы на Земле дышат, даже микробы. Человек способен прожить без еды примерно 50–70 дней, отказаться от воды может на десять суток, а от воздуха – лишь на минуты. Первыми без кислорода гибнут клетки мозга.
Обычный человек может задержать дыхание (такая остановка называется апноэ) примерно на минуту, ама – японские ныряльщицы за жемчугом – на 4–5 минут. Самое длительное апноэ в 22 минуты – если верить Книге рекордов Гиннесса – принадлежит немецкому дайверу Тому Ситасу, но перед этим он усиленно дышал чистым кислородом.
Этот газ нужен организму постоянно, наши клетки «работают» на кислороде. Кислород попадает в кровь через легкие, их площадь составляет 100 м², достигая площади теннисного корта. Мы с вами дышим даже… кожей, но лишь на 3–5 % объемов дыхания, так что именно легкие – врата для кислорода.
Если человек ослаб так, что не может дышать, либо площадь поражения легких слишком велика, ему нужна ИВЛ – искусственная вентиляция легких. Обеспечить ее можно и без всякого аппарата. При спасении тонувшего, когда времени ждать «скорую» нет, дыхательную реанимацию выполняют «рот в рот» или «рот в нос», если у человека нельзя разжать сведенные от шока челюсти. Но этот метод забирает кислород не из окружающей среды, а из легких спасателя. Это малоэффективно и не очень гигиенично.
ДЫХАНИЕ ИСТОРИИ
Первым, кто исследовал процессы внутри человека, считают Галена, известного греческого врача и ученого, жившего во II веке. Именно Гален начал изучать дыхание и понял, что физический акт вдоха и выдоха заставляет сердце биться. На следующие 1500 лет наука «задержала дыхание» – наступили Темные века, на которые не приходится почти никаких открытий. Однако Андреас Везалий в середине XVI века «разбудил» спящую науку. Он первым описал тот метод, который сегодня применяется современными медиками в отделениях интенсивной терапии. Это методика трахеостомии, когда человеку вставляют в гортань эндотрахеальную трубку и применяют искусственную вентиляцию легких.
ВАКУУМ КАК РЕШЕНИЕ
Механический аппарат ИВЛ придумали Филипп Дринкер и Луис Агазиз Шоу мл. в 1927 году. Они разработали аппарат «железное легкое», который строился на принципе отрицательного давления. Пациента клали в барокамеру, оставляя снаружи только голову. Из камеры откачивали воздух, создавая не космический, но всё же вакуум, из-за которого ребра, а значит и легкие расправлялись, как крылья. В итоге воздух снаружи попадал в организм человека.
Правда, такой метод спасал далеко не всех заболевших. Дело в том, что капли слюны и даже содержимое желудка могли попадать в легкие, потому что люди были настолько слабы, что не могли глотать. При этом защитить дыхательные пути «железное легкое» было не способно.
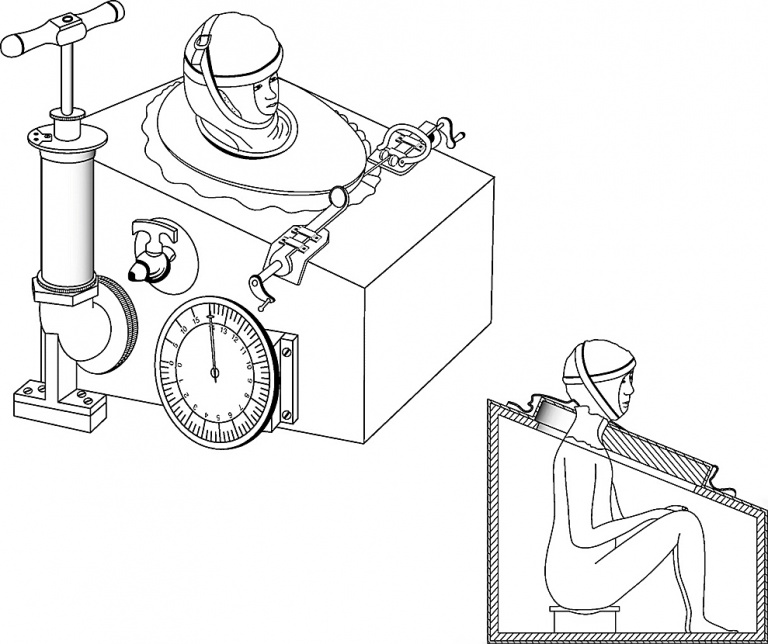 Барокамера, в которую помещали тело пациента, снаружи оставалась только голова. atsjournals.org
Барокамера, в которую помещали тело пациента, снаружи оставалась только голова. atsjournals.org
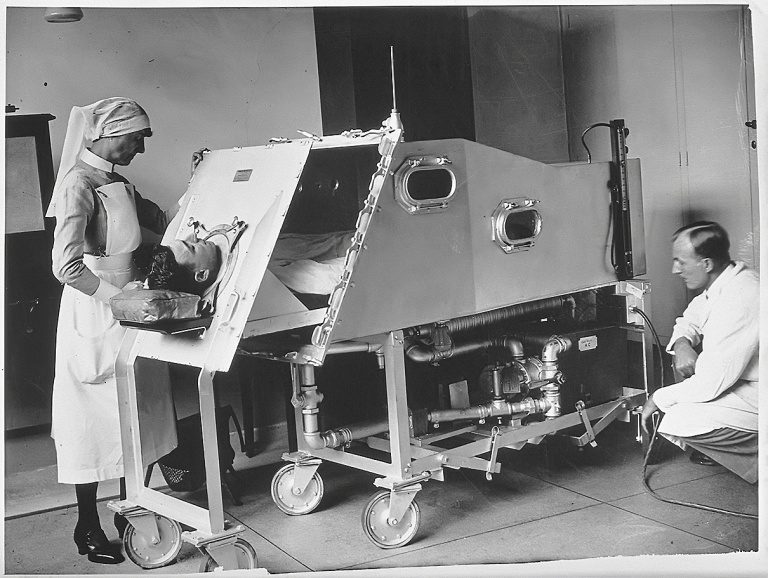 Железное легкое в госпитале Святого Варфоломея, Лондон, 1930 г. sciencemuseum.org.uk
Железное легкое в госпитале Святого Варфоломея, Лондон, 1930 г. sciencemuseum.org.uk
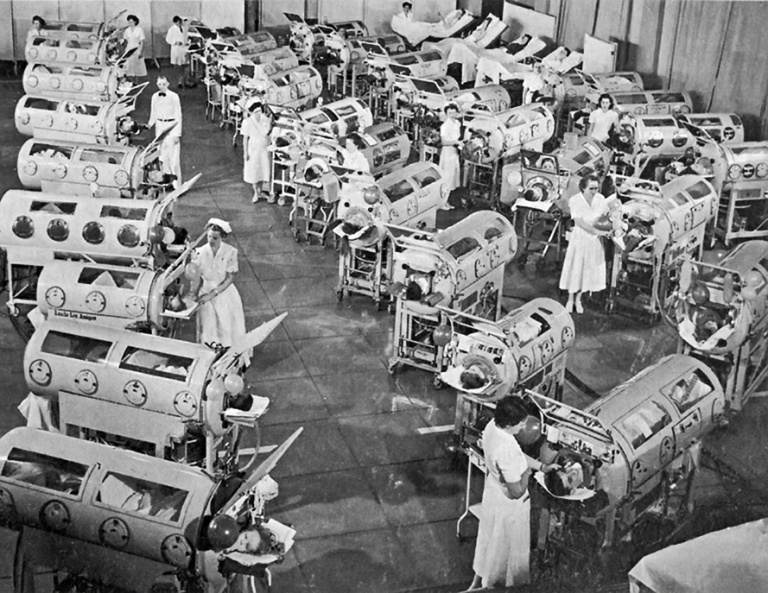 Железные легкие во время эпидемии полиомиелита, 1950-е гг. Фото: New York Public Library, sciencesource.com
Железные легкие во время эпидемии полиомиелита, 1950-е гг. Фото: New York Public Library, sciencesource.com
И тогда изобретатели сменили минус на плюс, предложив метод уже положительного давления, когда воздух подавался сразу в легкие. Аппараты были простейшие, в виде мешочков с кислородом. С начала прошлого века их применяли спасатели, когда происходили трагедии на шахтах. Затем на фронтах Второй мировой войны они помогали летчикам не задохнуться на большой высоте. Но появилась проблема – обеспечивать дыхание человеку в течение нескольких дней таким способом было нельзя.
ОЗАРЕНИЕ В РАЗГАР ЭПИДЕМИИ
Новый шаг был сделан с появлением ручного аппарата ИВЛ – механического агрегата, который называют мешком Амбу. Это устройство, действительно, напоминает мешок с воздуховодом. Чтобы обеспечить больного кислородом, оператор ритмично сжимает мешок с частотой около 12–20 раз в минуту. Сегодня такое устройство есть в стандартном комплекте каждого реанимобиля.
Мешок Амбу, кстати, создали сравнительно недавно (это сделали датский профессор Хеннин Рубен и немецкий инженер Хольгер Хессе) – в 1952 году, когда Дания столкнулась с эпидемией полиомиелита и люди массово умирали от дыхательной недостаточности.
И вот тогда, в 1952 году, положение спас анестезиолог Бьёрн Ибсен, подавший идею, которая направила современную медицину по новому курсу развития. Во время кризиса полиомиелита Ибсен предложил кардинальный шаг – обеспечить попадание воздуха прямо в легкие, используя трахеостомию. Ту самую, предложенную Везалием. На шее делали разрез, пропускали трубку для дыхания внутрь, прямо в легкое, создавая положительное давление вентиляции.
ТЯЖЕЛОЕ «ЛЕГКОЕ»
Людей тогда, в Дании, спасали руками. Почти полторы тысячи студентов-медиков сидели с мешками Амбу у постелей больных, впавших в паралич, и вручную удерживали пациентов на дыхании. Смена длилась шесть часов. Реанимация продолжалась неделями и даже месяцами, но ее результаты оправдывали усилия. Смертность при полиомиелите удалось сократить с жуткого уровня в 80 % на старте эпидемии до 23 % в финале. К тому же медики смогли сделать ряд выводов, повлиявших на будущее медицины.
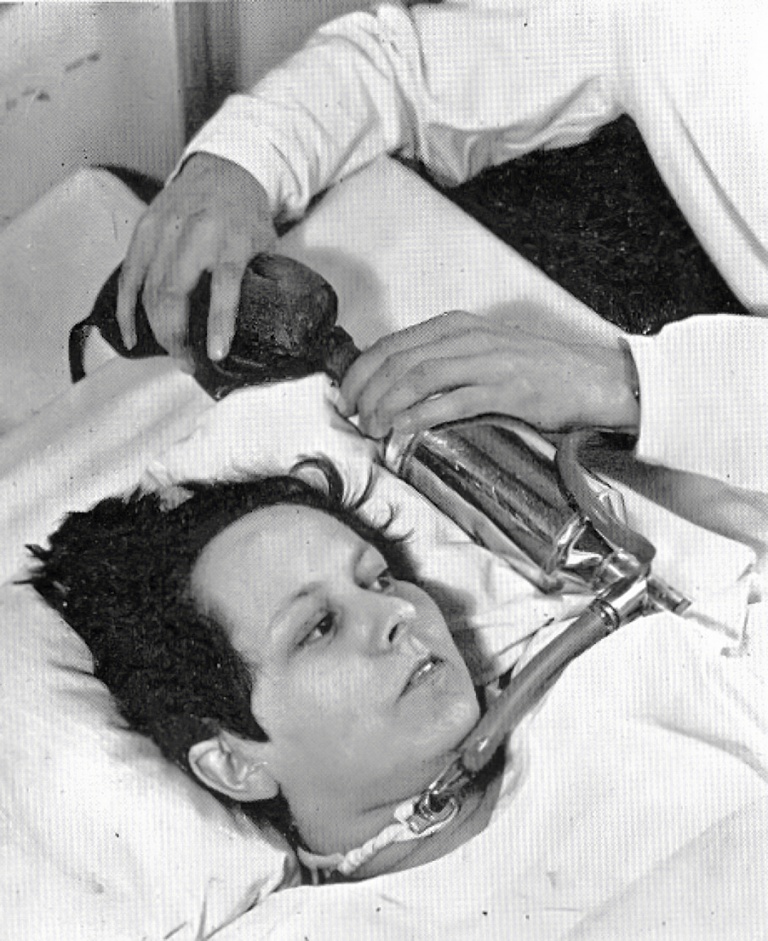 Вентиляция с положительным давлением бодрствующего больного полиомиелитом через трахеостому и ручное сжатие резинового мешка. Фото: Lassen HCA, gue.com
Вентиляция с положительным давлением бодрствующего больного полиомиелитом через трахеостому и ручное сжатие резинового мешка. Фото: Lassen HCA, gue.com
Ибсен смог доказать, что удерживать человека в живых, используя вентиляцию положительного давления, вполне возможно. И делать это лучше, собрав вместе персонал, который способен помогать людям с острой дыхательной недостаточностью. Так в медицине и появились отделения интенсивной терапии, которые затем распространились по всему миру. Анестезиологи и врачи интенсивной терапии и сейчас продолжают отмечать 26 августа как день Бьёрна Ибсена – день, когда этот датчанин подарил человечеству идею вентиляции положительного давления.
Еще стало понятно: ручной аппарат ИВЛ прост и безотказен, но процесс его использования очень утомителен. К тому же давление нагнетаемого воздуха можно контролировать лишь «на глаз», а ведь это важно, чтобы избежать баротравмы легких. Было очевидно – нужно двигаться дальше, изобретая механическую ИВЛ.
МАШИНА, «ЧУВСТВУЮЩАЯ ЧЕЛОВЕКА»
Со временем агрегаты модернизировались, становясь все более сложными технологически. Аппараты ИВЛ стали подавать человеку воздух с помощью дыхательной трубки, которую помещали в рот или присоединяли к маске, накладывая ее на лицо, в крайних случаях делали отверстие в шее.
Но главное – устройство стало автономным и уже не требовало постоянного участия медиков в реанимации. Такой аппарат снабжен высокочувствительными датчиками, кроме того, конструкция согревает и увлажняет смесь газов, прежде чем подавать ее больному. Давление воздуха тщательно контролируется и приближается к естественному.
При контроле давления пациенту уже не грозит баротравма. Подобный удар по организму очень опасен. Можно вспомнить случаи, когда аквалангисты, у которых ломался подводный дыхательный аппарат, слишком быстро всплывали на поверхность. Из-за резкого скачка давления в крови появляются пузырьки воздуха, и кровь буквально «закипает», а это грозит разрывом легких.
ИВЛ ТРЕТЬЕГО ТЫСЯЧЕЛЕТИЯ
В наши дни такие устройства имеют ручное, пневмомеханическое либо электронное управление, то есть работают от компьютера. Они «чувствуют», мониторят легкие и сами определяют, сколько воздуха нужно подавать на каждый вдох. Устройства используются в отделениях реанимации при оживлении новорожденных, в случаях клинической смерти, а с недавнего времени – при тяжелой форме коронавирусной инфекции.
Современные аппараты ИВЛ синхронизируются с пациентом, чтобы агрегат стал продолжением человеческого тела. Происходит нейроконтролируемая вентиляция легких, когда устройство улавливает сигналы, идущие из дыхательного центра – он расположен в продолговатом мозге человека и отвечает за снабжение организма кислородом.
 Современный аппарат ИВЛ. healthymendocino.org
Современный аппарат ИВЛ. healthymendocino.org
Но дышать помогает не только аппарат ИВЛ. Существует еще ЭКМО, экстракорпоральная мембранная оксигенация (искусственное кровообращение). С помощью двух катетеров, которые вводят прямо в вены, кровь пропускают через специальное устройство, которое и насыщает ее кислородом. Однако удовольствие это весьма дорогостоящее. Сегодня, по сведениям врачебного альянса РОСЭКМО, доступом к технологии ЭКМО обладают врачи лишь в 31 клинике России, да и используется она нечасто. За десять лет этот метод применялся лишь 176 раз. Оборудование стоит от 6 до 13 млн рублей, а расходные материалы для одного клинического случая – 250–500 тысяч. Себестоимость лечения тяжелого пациента, подключенного к ЭКМО, достигает в среднем 1,5–1,8 млн рублей. Проведение ЭКМО – одна из самых дорогих услуг системы ОМС (дороже разве что замещение функции печени).
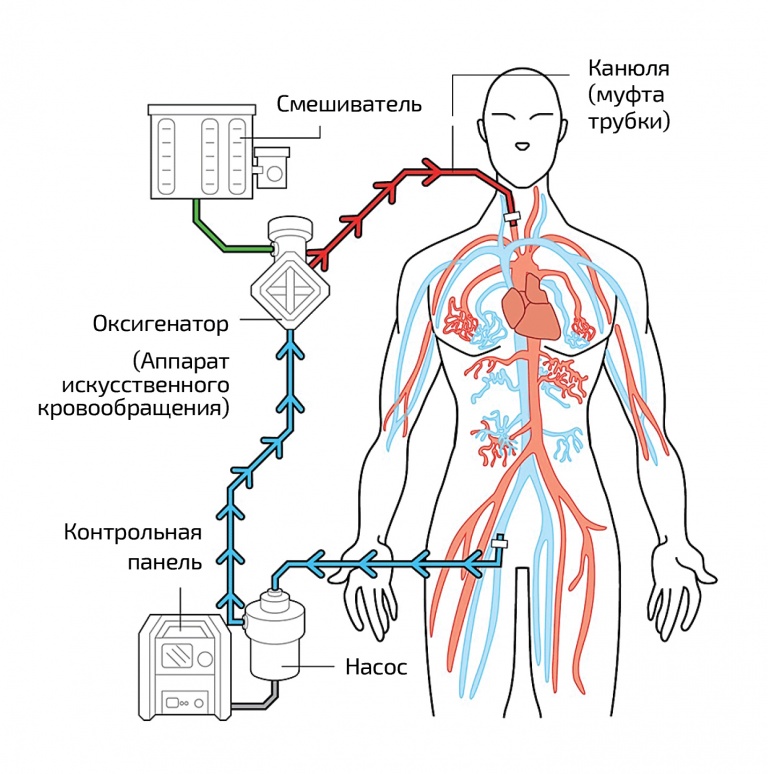 Как работает ЭКМО. Иллюстрация: Michelle Guerrero, sandiegouniontribune.com
Как работает ЭКМО. Иллюстрация: Michelle Guerrero, sandiegouniontribune.com
В некоторых случаях пациента могут оставлять на искусственной вентиляции годами, если он впадает в кому. Тогда механический аппарат ИВЛ сам подает сигнал тревоги, предупреждая медиков, если что-то пошло не так. Этот звук мы все знаем по фильмам, когда главный герой балансирует на грани.
Наука
Сергей Смирнов




 От винта!
От винта! Крошечные боги: мифы и легенды о муравьях
Крошечные боги: мифы и легенды о муравьях Кто подставил нейронные сети
Кто подставил нейронные сети  Потряси мир: как создавали «Царь-бомбу»
Потряси мир: как создавали «Царь-бомбу»








