Универсальный рецепт: какие бывают анальгетики


Все обезболивающие препараты (они же – анальгетики) делятся на две основные группы: наркотические и ненаркотические. Чаще всего для купирования боли вполне достаточно простых ненаркотических анальгетиков, так что эту группу рассмотрим подробнее.
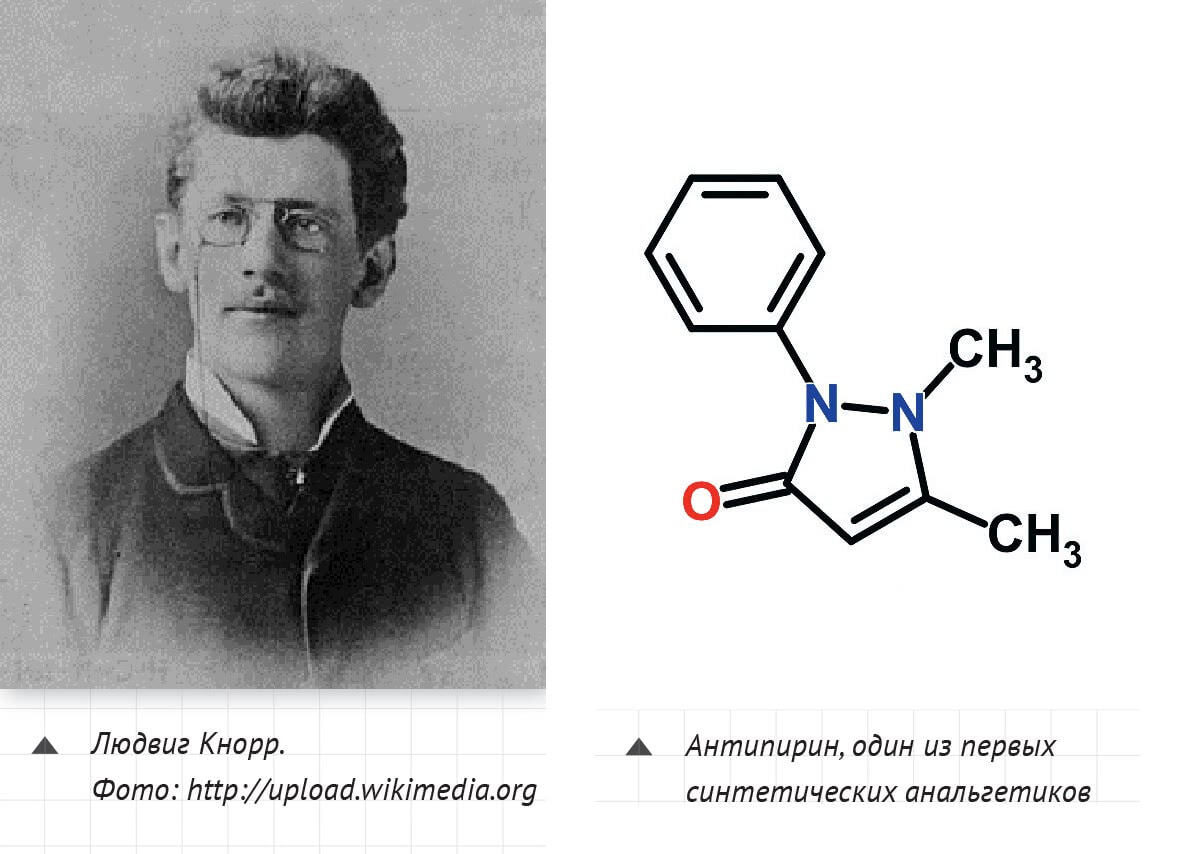
Один из самых распространенных в нашей стране ненаркотических анальгетиков – известный всем без исключения анальгин. Его действующее вещество – метамизол натрия, именно под этим названием анальгин известен в зарубежной практике. Анальгин был синтезирован в 1920 году тем же Людвигом Кнорром и всего через два года внедрен в клиническую практику Германии. Он производился химически, без «привязки» к растительному сырью, его можно было вводить внутривенно, он быстро снимал спазмы и воспалительные боли, резко сбивал высокую температуру – все эти качества быстро и надолго обеспечили метамизолу широкую популярность. В 1938 году его производство освоили и в СССР.
Однако к началу 70-х у популярного препарата появилось свое небольшое кладбище: несколько смертельных исходов, связанных с побочными реакциями. При использовании метамизола наблюдались случаи агранулоцитоза – угнетения кроветворения. Эта причинно-следственная связь подтвердилась после масштабного исследования американских и европейских медиков, после которого Всемирная организация здравоохранения рекомендовала отказаться от лекарства. Метамизол был запрещен в целом ряде стран – к 1990 году их список расширился до 40. За это время выяснилось, что анальгин вызывает еще и аллергические реакции, и угнетение функции костного мозга, и серьезные осложнения со стороны почек, печени, органов дыхания, синдромы Лайела, Стивенса-Джонсона (поражения кожи и слизистых). Все эти побочные эффекты представляют даже большую угрозу, чем агранулоцитоз, а риск при использовании комбинированных лекарств даже выше, чем при приеме монопрепарата.

Сегодня метамизол-содержащие лекарства бесконтрольно применяются только в нескольких развивающихся странах и в России. Непросто вывести из обращения один из стержневых продуктов отечественной фармации: метамизол-содержащие препараты производятся у нас на 32 заводах, почти во всех регионах.
Справедливости ради стоит добавить, что устаревших препаратов вообще много, а из актуальных многие обладают не менее серьезными последствиями для здоровья. Участь анальгина как первого лекарственного «изгоя» – это повод задуматься об опасности слепой веры в могущество современных и новых лекарств: возможно, в ближайшие годы ученые обнаружат опасные побочные эффекты у безобидных, на наш взгляд, препаратов?

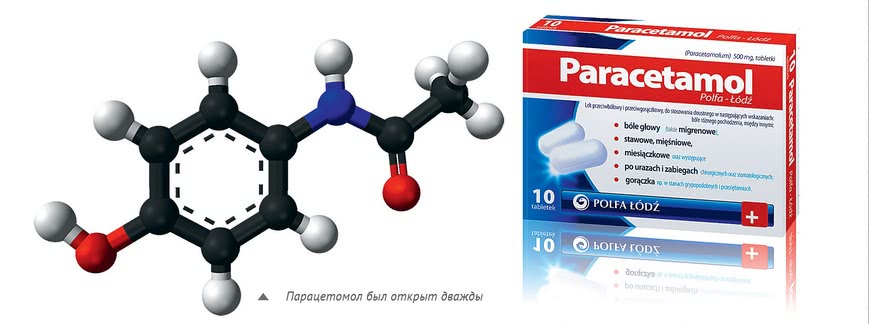
Еще один известный, но чуть менее популярный у нас (в отличие от Европы) анальгетик – парацетамол. Он хорош при головной, зубной, менструальной болях, а также при невралгии, болях в мышцах и суставах и оказывает выраженное жаропонижающее действие. А вот противовоспалительный эффект парацетамола низок, так что его следует принимать только для снятия острой симптоматики. У этого препарата побочные действия минимальны, поэтому он включен в список жизненно важных препаратов в России и в ВОЗ. (Правда, беременным, кормящим и малышам его все же не выписывают.) Существуют аналоги парацетамола с пониженными побочными действиями – панадол, панадол детский, калпол, перфалган, тайленол, цефекон Д, эффералган и др. Все эти средства отличаются формой выпуска и фирмой-производителем. Найти золотую средину «цена-качество-удобство» среди них вполне реально.
Большая группа НПВП с хорошими противовоспалительными, анальгезирующими и жаропонижающими свойствами, состоит из препаратов пропионовой кислоты. Наиболее известны из них ибупрофен, нурофен, МИГ-400, солпафлекс и т. д. Ибупрофен также входит в список жизненно важных препаратов ВОЗ. Он особенно эффективен против болей, вызванных воспалительными процессами, а также при простудных заболеваниях. Так как его побочные действия гораздо меньше, чем у парацетамола, препараты ибупрофена можно применять для лечения маленьких детей.
Гораздо более сильными противовоспалительными, жаропонижающими и обезболивающими являются лекарства из класса сульфонанилидов. Их действующее вещество – нимесулид – не только снимает боль, но и, в отличие от других, быстро оказывает лечебный эффект. Нимесулид на фармацевтическом рынке представлен во множестве форм и «лиц»: найз, нимесил, аулин – это все он. Так как препараты нимесулида сильнодействующие, их прием целесообразен при артритах, ревматизме, остеохондрозе, радикулите, острых головных, зубных и мышечных болях. Правда, они достаточно агрессивны к желудочно-кишечному тракту, а для людей с заболеваниями печени и билиарного тракта (проще говоря, желчной системы) их прием вообще может стать летальным.
Наиболее сильные ненаркотические анальгезирующие препараты – это препараты кеторолака (кетанов, кеталгин и др.). Они применяются для купирования средне- и сильно выраженных болевых синдромов, особенно после операций, но недолго – уж очень обширен список «побочек», вплоть до риска кровотечений. Так что выбор в пользу такого препарата должен носить исключительно профессиональный характер.
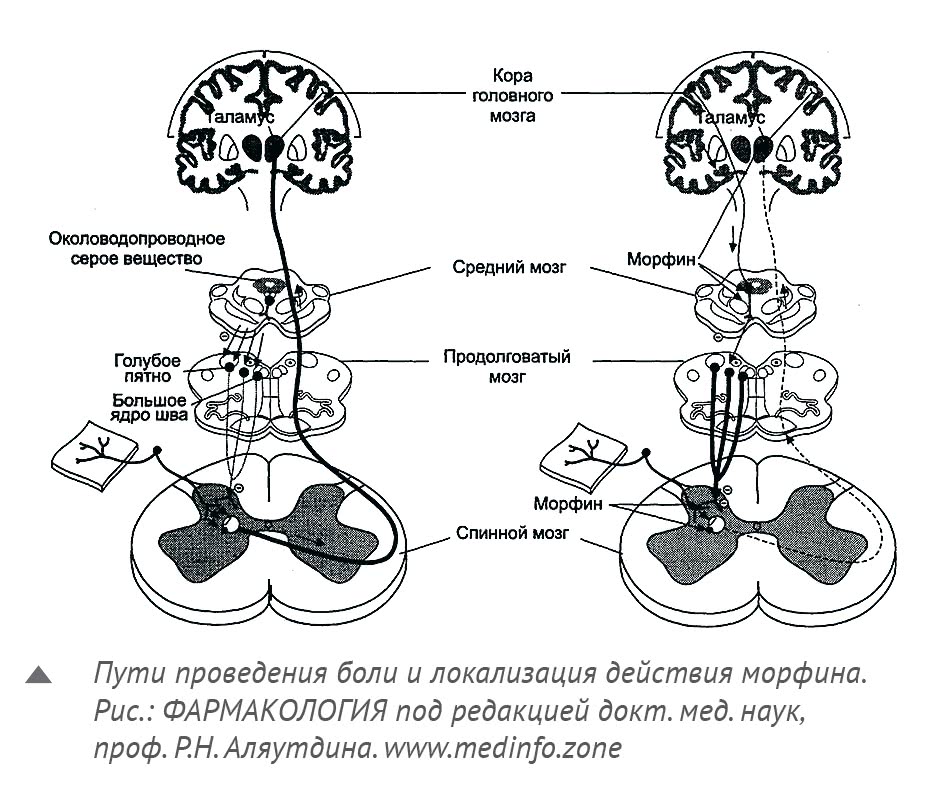
Переходим ко второй группе препаратов – наркотическим анальгетикам, применяемым при средне- и сильновыраженных болевых синдромах. Такие лекарства действуют на опиоидные рецепторы центральной нервной системы и могут вызывать зависимость – физическую и психическую, так что большую часть из них применяют только в стационаре. Абсолютно у всех из них целый букет побочных эффектов, а значит, и огромное количество противопоказаний.
Наименьшими проблемами обладают препараты с кодеином – к таким относят известные солпадеин, пенталгин, нурофен плюс, которые до недавнего времени продавались в российских аптеках без рецептов. При разовом употреблении они эффективны, но при неконтролируемом приеме вызывают не только привыкание, но и нарушения работы различных органов. Так что на введение рецептурной системы их отпуска роптать не стоит – оно оправдано.
Ну а мы в заключение приведем несколько важных правил приема любых обезболивающих. Прежде чем принимать анальгетик, нужно определить тип и источник страданий: если у вас острые боли в животе, в области сердца и желудка – обезболивающие препараты вам противопоказаны, вместо них нужна срочная консультация врача. Не пренебрегайте инструкцией. Никогда не принимайте анальгетики на голодный желудок и одновременно с алкоголем. Запивайте их чистой водой в большом количестве и не увлекайтесь ими на длительное время: если боли не проходят – это повод обратиться к врачу.
Общество
Илья Никитин








 Ловись, рыбка, большая и маленькая: фиш-тур на Дальний Восток
Ловись, рыбка, большая и маленькая: фиш-тур на Дальний Восток Не вижу смысла
Не вижу смысла Куда полетит «Федерация»
Куда полетит «Федерация» Таблетка от лени
Таблетка от лени Мифы о еде
Мифы о еде








